

Una vez sentado el diagnóstico de fibrosis glútea es preciso establecer la conducta terapéutica a seguir. Ésta va a depender fundamentalmente de la edad, de qué músculos estén afectados y del grado de evolución de la lesión.
Si bien se han descrito casos que cursaron favorablemente de forma espontánea [16, 45], lo cual hace dudar que se trate de verdaderos cuadros fibróticos, no se discute la necesidad de tratar este proceso. Para ello podemos recurrir a un tratamiento conservador o quirúrgico.
Distintos autores [15-18, 21, 71-73, 82, 84] han tratado la fibrosis glútea mediante aplicación de fenómenos, curas posturales con férulas enyesadas o distintas ortesis, calor irradiado, cinesiterapia pasiva y activa, etc.
Los resultados obtenidos han sido desalentadores salvo en contadas ocasiones [15, 17, 21]; es más, dada la limitación funcional con que cursa esta lesión y las características anatomopatológicas y etiopatogénicas de la misma, la búsqueda de una mayor movilidad a base de maniobras forzadas puede determinar una rotura fibrilar, que curará con una cicatriz fibrosa y, por tanto, con un agravamiento del cuadro, por lo que la cinesiterapia en caso de hacerse debe ser progresiva. A este respecto, Howard [72] describe dos casos de fibrosis glútea yatrogénica como consecuencia de una terapia con yesos correctores.
No obstante, se sigue utilizando este tipo de tratamiento:
Está indicado en los casos en que la limitación funcional alcanza tal grado que dificulta la realización de una actividad diaria normal o en aquellos otros que cursan con episodios repetidos y/o persistentes de dolor.
Para establecer el tipo de intervención a realizar hemos de tener el mejor conocimiento posible de la extensión y ubicación de la lesión, así como de sus características anatomoclínicas; de este modo evitaremos errores terapéuticos como el presentado por Howard [72] -«un caso de fibrosis glútea tratado mediante osteotomía desrotatoria»- y reducir el riesgo de variar los criterios de tratamiento ante los hallazgos que de forma sorprendente suelen aparecer.
Dada la pérdida de elasticidad tisular con que cursa este proceso y el acorta miento musculotendinoso que ello comporta, el tratamiento de elección es el alargamiento quirúrgico de los músculos afectos.
Para ello se coloca al paciente en decúbito lateral u oblicuo contralateral. con la cadera opuesta en ligera flexión y la rodilla de ese mismo lado flexionada 90 grados, quedando la extremidad que se va a operar en extensión y descansando la pierna sobre un saco de arena. Esta posición mantiene distendidos los músculos isquiotibiales y glúteo mayor contralateral y nos permite distender los músculos isquiotibiales del lado afecto, a la par que nos ofrece la posibilidad de movilizar en rotación neutra o interna la extremidad sobre la que actuamos, y valorar de este modo el grado de corrección conseguido.
Una vez inducida una anestesia general, con la precaución de no usar derivados de la succinilcolina en aquellos casos que presentaban o habían presentado unos niveles bajos de colinesterasa, se procede a una nueva exploración del paciente. Ello nos ha permitido constatar que el 35 % de los casos diagnosticados de fibrosis glútea «típica» presentaban, una vez perdido el tono muscular, un resorte fascial, y como en numerosas «caderas en resorte» no se lograba tal salto.
El abordaje quirúrgico se realiza habitualmente mediante incisión posterolateral: iliotrocantérea de Gibson y Osborne [17, 19, 20, 65, 68, 71, 73, 78], arqueada por detrás del trocánter mayor [14, 16], oblicua [81] o de Moore [47]. Cuando se presupone una afección concurrente del músculo tensor de la fascia lata y/o cuadríceps se puede recurrir a una incisión anterolateral de Watson Jones que nos proporciona un mejor campo operatorio para este caso. También se ha sugerido la utilización de una incisión arqueada sobre cresta ilíaca [88] o múltiples incisiones cortas [19].
Al escindir el plano celular subcutáneo llama la atención, por una parte, la gran vascularización existente en la zona, por lo que se hace imprescindible una reglada y sistemática electrocoagulación y, por otra, el aspecto deslustrado y seco que posee (fig. 98), sin duda alguna fruto de una infiltración de tejido fibroso.
En el interior de esta capa hemos identificado en cinco ocasiones sendos granulomas por cuerpo extraño debido a inyecciones intramusculares previas, hecho también referido por Houmai [17], Esteban [21], Hang [65] y Cubells [86]; en un caso se encontraba calcificado.
La separación de este plano del músculo aponeurótico subyacente es difícil al estar íntimamente adheridos; tal es la dificultad que encontramos en esta labor que el despegamiento lo realizamos habitualmente con periostotomo, pudiéndose comprobar macroscópicamente la presencia de condensaciones de tejido conjuntivo, tanto en su espesor (fig. 99) como en la vecindad de la fascia, donde se forman septos de unión entre ambos planos (fig. 100).
Un amplio despegamiento, si bien conlleva el riesgo de producir hematomas posquirúrgicos, seromas e incluso necrosis cutáneas, nos pone en evidencia las zonas musculares afectas y la ubicación y tipo de la fibrosis, lo cual nos permite observar cómo la masa glútea se encuentra descolorida [47] con zonas de colóración pardusca o blanquecina, propias de una infiltración adiposa o fibrosa, respectivamente.
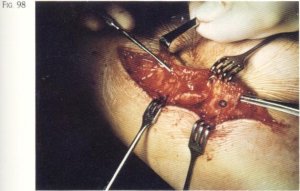
Fig. 98. El tejido celular subcutáneo (*) se encuentra «seco» y «deslustrado».
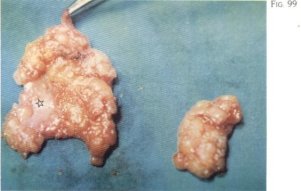
Fig. 99. En el espesor de la grasa subcutánea se pueden observar láminas o tractos fibrosos.
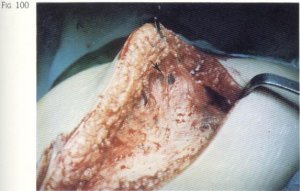
Fig. 100. El tejido celular subcutáneo se encuentra íntimamente unido a la fascia lata por abundante tejido fibroso.
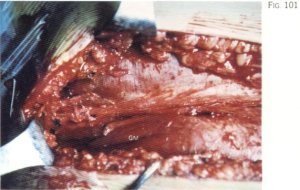
Fig. 101. Nódulo fibroso en la porción proximal del músculo glúteo.
Aunque la fibrosis muscular es siempre difusa, puede condensarse formando nodulos (fig. 101) o bandas (fig. 102). La situación de dichas concentraciones fibrosas suele ser la parte proximal del músculo glúteo mayor [16, 20], el cuadrante craneomedial de la nalga, la vecindad de la inserción sacroilíaca de dicho músculo (fig. 103) y las fibras más distales del mismo junto al tendón femoral. En ocasiones, se puede apreciar una banda fibrosa que cruza el músculo desde la cresta ilíaca hasta la línea áspera del fémur [66, 88] (fig. 102), como si fuera una prolongación craneal del fascículo longitudinal del tendón femoral del músculo glúteo mayor (fig. 104), en tanto que otras veces hemos visto una banda fibrosa transversal en la fascia profunda del glúteo (fig. 105), por encima de la cápsula [88], que simula dividir al mismo en dos mitades: superior e inferior [14]. Por último, la fibrosis fascial también suele asentar en el espacio existente entre el músculo glúteo mayor y el músculo tensor de la fascia lata, donde llega a alcanzar más de medio centímetro de grosor [20]. Las fibras de la fascia lata, sinuosas en torno al trocánter mayor (fig. 106), pueden alcanzar tal grado de tensión que quedan hendidas en la vecindad del mismo (fig. 107), constituyendo una de las causas del bloqueo articular.
Los abordajes antes mencionados tienen una serie de inconvenientes entre los que destacaremos dos: de una parte, se precisa una incisión de gran longitud para exponer las áreas de condensación fibrosa y de mayor tensión tenomuscular y, por otra parte, la ubicación de dichas incisiones las hace antiestéticas.
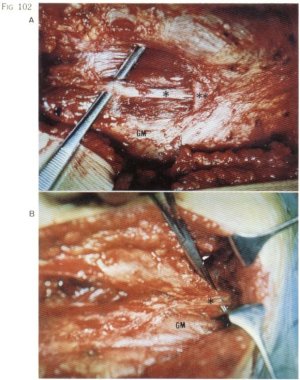
Fig. 102. A) Fibrosis glútea en forma de banda en el plano más superficial del músculo glúteo mayor (*). totalmente diferenciada e independiente de la fascia muscular, particularmente rechazada (**). B) Banda de tejido fibroso presente en la fascia muscular del músculo glúteo mayor.
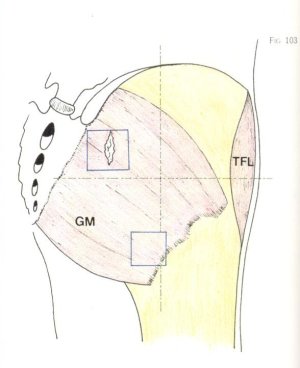
Fig. 103. Esquema de las zonas en que el músculo glúteo mayor presenta una mayor infiltración fibrosa.
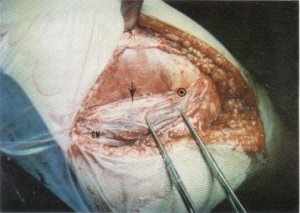
Fig. 104. Banda de tejido fibroso en la cara profunda del músculo glúteo mayor. (Θ) Inserción femoral de dicho músculo
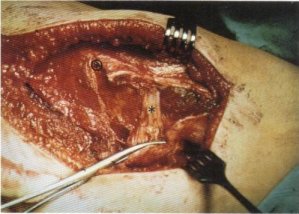
Fig. 105. Banda de fibrosis transversal dispuesta en la cara profunda del músculo glúteo mayor, dispuesta proximalmente respecto al trocánter mayor ((*)).
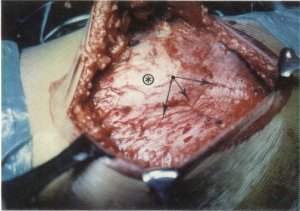
Fig. 106. Disposición sinusoide de las fibras de la fascia lata, delimitando de esta forma el relieve del trocánter mayor (©)•
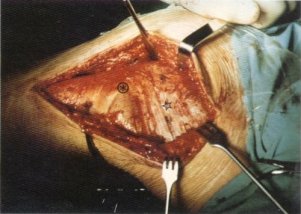
Fig. 107. Depresión de las fibras de la fascia lata vecinas cranealmente al trocánter mayor ((*)).
En la actualidad realizamos una incisión arqueada (fig. 108 B y C) de trazo paralelo a la cresta ilíaca y al borde del sacro, de amplitud variable, cuya situación puede establecerse sobre una línea equidistante del trocánter mayor y de la cresta ilíaca.
Si bien dicha incisión presenta un inconveniente (entraña una cierta dificultad, fácilmente subsanable, para observar y actuar sobre las fibras anterodistales del músculo glúteo mayor), tiene una serie de ventajas:
Muchas veces los hallazgos operatorios pueden resultar sorprendentes e inesperados y, por tanto, no sería posible estar prevenidos para ejecutar un determinado tipo de intervención, por lo que habría que estar preparados para cambiar el criterio intervencionista mediante alguna improvisación a la vista de las nuevas circunstancias no previstas, hecho así destacado por Esteban [21]. Sin embargo, la información que nos puede facilitar una rigurosa exploración clínica -la ecografía y las modificaciones morfopatológicas observadas con la radiología y la tomografía axial computarizada- mengua la sorpresa y nos permite tener una idea preconcebida de la conducta que vamos a seguir.
Para identificar intraoperatoriamente qué haces musculotendinosos son los responsables de la limitación del arco de flexión y rotación interna coxofemoral, basta realizar una sencilla maniobra: flexionar la cadera en rotación neutra o interna, lo que determina la aparición de una depresión supratrocantérea (fig. 107) o retrofemoral (fig. 108 bis) que tiene su origen en las zonas de mayor fibrosis (fig. 101).
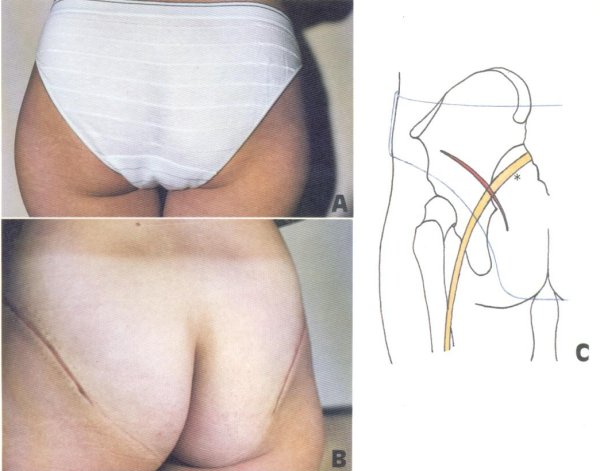
Fig. 108. Abordaje al músculo glúteo mayor, según técnica personal. Dada la disposición de la incisión (B), queda generalmente oculta por la prenda interior (A y C). El nervio ciático mayor (♦) está muy protegido a este nivel.
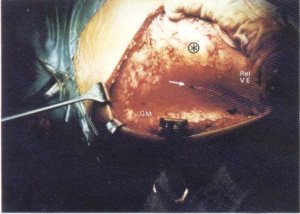
Fig. 108 bis. Al flexionar la cadera se produce una depresión por detrás del trocánter mayor ((*)), determinando dos relieves, uno anterior del vasto externo (Reí. V.E.) y otro posterior correspondiente a las fibras carnosas del músculo glúteo mayor (GM).
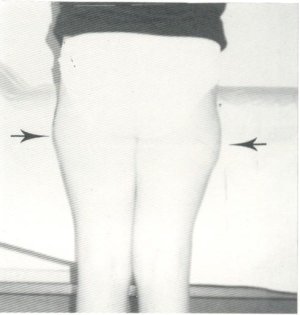
Fig. 109. Abultamiento de la cara posterolateral de la raíz del muslo, secuela habitual tras la desinserción distal del músculo glúteo mayor.
Una vez puestas en evidencia las estructuras que se encuentran acortadas se procede a realizar un alargamiento de las mismas, lo que se consigue de muy diversas maneras:
Sección [65, 88] o exéresis [13, 16, 63, 76, 81, 86] de las áreas fibrosas
Este método puede ser válido para los casos en que la afectación muscular es pequeña y en los que la fibrosis es localizada, nodular o en cordón, pero no en los casos de fibrosis difusa. Cubells [86] asocia a este acto quirúrgico una reinserción del músculo glúteo mayor al trocánter mayor.
Si la lesión radica fundamentalmente en la aponeurosis muscular o en la fascia se puede practicar:
Exéresis de la fascia o de la aponeurosis muscular [18, 71, 77]
Houmai [17] realiza esta intervención tan sólo en los casos encuadrados en el grado I de su clasificación. Peiró [71] realiza, a la par de la aponeurotomía. una resección del borde posterior del tracto iliotibial.
Sin embargo, no es preciso realizar una extirpación de la aponeurosis, ya que suele bastar con una aponeurotomía simple [82] o en cruz [47], una fasciotomía simple [21, 64, 71, 77, 82, 88] o múltiples fasciotomías bajas según la técnica de Ober [68]. Tras la sección de la fascia, Peiró [71] procede a suturar la misma a la cara posterior del trocánter mayor.
Con estas técnicas no siempre se consiguen buenos resultados, lo cual puede ser debido a que no se seccione la fascia que recubre la cara profunda del músculo, o a que el mismo se encuentre afectado, aunque no se aprecie macroscópicamente; en este último supuesto la pérdida de elasticidad muscular mantiene la merma funcional; de ahí que Pipino [77] asocie a estas intervenciones una tenotomía distal del músculo glúteo mayor.
Cuando es preciso actuar directamente en el músculo afecto se suele optar por una:
Desinserción proximal o ilíaca [16, 88]
Con ella se pretende provocar un deslizamiento de la musculatura glútea sobre el hueso coxal, técnica que está especialmente indicada en la afectación del músculo glúteo mediano [16, 45]. Para obtener un buen resultado es preciso realizar una desinserción absoluta de la musculatura de la fosa ilíaca externa e imprimir, una vez finalizado este despegamiento, un movimiento de flexión y aproximación de la cadera.
Se trata de una intervención muy cruenta en la que se corre el riesgo de lesionar los vasos glúteos y el nervio ciático mayor, a pesar de lo cual no siempre proporciona resultados satisfactorios [45], dado que el grado de deslizamiento que podemos obtener es menor que la brevedad funcional que el músculo presenta. Tengamos en cuenta que con otras técnicas se llega a elongar el músculo glúteo mayor más de 10 cm. Por otra parte, la presencia de fibrosis distalmente al eje de giro coxofemoral haría necesario un segundo tiempo •quirúrgico en el extremo distal de dicho músculo. Hay que pensar también que la fibrosis del músculo glúteo mayor se suele asociar no sólo con la fibrosis de los músculos ilíacos sino también con la de los isquiotibiales, cuyo acceso por esta vía es imposible.
Tenotomía distal o desinserción distal del músculo glúteo mayor [17, 21, 76, 77, 82]
Rull [68] realizó esta técnica, con posterior reinserción en el trocánter mayor del tendón femoral, en un caso en el que éste se fijaba unos 12 cm más distalmente de lo que lo hace habitualmente, acontecimiento que hemos encontrado con iguales características en cuatro casos; en otro paciente practicó tan sólo una tenotomía parcial. Fraga [20] realiza una tenomiotomía de las fibras profundas.
Este tipo de intervención la hemos empleado en pacientes con gran restricción funcional en los que otras técnicas no consiguieron una mejoria satisfactoria.
A pesar de ser una técnica que recupera fácilmente gran parte del arco dinámico perdido, preferimos no utilizarla, ya que con ella se pierde algo de potencia en la extensión coxofemoral. En caso de tener que recurrir a la desinserción distal, muy raramente es preciso que ésta sea completa; nosotros realizamos la sección del fascículo superior que proviene de las fibras más superficiales y posteriores.
Con esta técnica aparece una alteración estética de la nalga y raíz del muslo, consistente en la modificación del pliegue inferior de la nalga y la formación de un abultamiento en la zona retrotrocantárea (fig. 109). Para evitarla o, al menos, paliarla practicamos una reinserción proximal del tendón seccionado en la fascia lata.
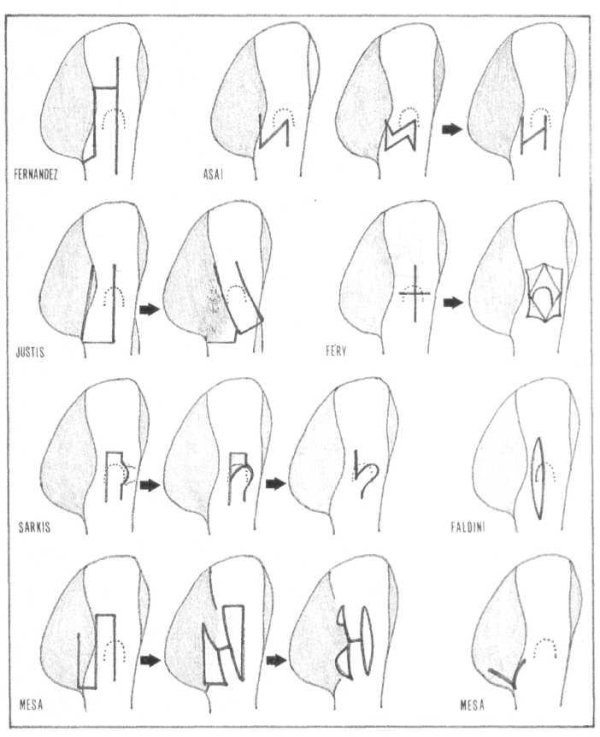
Fig. 110. Esquema de diferentes plastias miotendinosas habitualmente realizadas en el tratamiento de la fibrosis glútea y de la cadera en resorte, así como las empleadas por nosotros en la actualidad.
Plastia musculotendinosa (en S, U, V, X, Y, Z)
Es la opción más utilizada [14-18, 66, 71, 72, 77, 82, 85, 90]. Habitualmente se realiza en la conjunción musculotendinosa. La técnica que se suele seguir es la propuesta por Fernández y Esteve [16] (fig. 110), que consiste en hacer coincidir el trazo longitudinal con la banda de fibrosis o con el borde anterior de la misma, seccionando la fascia lata desde la inserción glútea distal hasta las proximidades de la cresta ilíaca; la rama transversa proximal se realiza a 2-5 cm de la punta del trocánter mayor en dirección posterior, seccionando parcialmente la fascia lata y las fibras anteriores del músculo glúteo mayor en su porción caudal; la rama transversa distal secciona la inserción en la fascia lata de las fibras horizontales, posteriores y superficiales del músculo; y, por último, una segunda línea de sección longitudinal une ambos trazos transversales.
Espiniella [14] talla el colgajo inferior a expensas de la inserción del músculo glúteo mayor y de la fascia lata.
Tras el desbridamiento de las adherencias existentes y comprobación de la amplitud dinámica de la articulación se procede a la sutura de los extremos; Viladot [15] tiene la precaución de realizarla con el miembro en flexión y aproximación de la cadera de 60 grados.
Nosotros hemos empleado diferentes tipos de alargamiento por plastia en V, Yo Z, y últimamente en S. El principio seguido en todas ellas coincide con el de la técnica anteriormente descrita en cuanto a la zona de actuación, dependiendo la elección de una u otra del grado y localización de la lesión. Sea cual fuere la plastia realizada es preciso que las incisiones longitudinales sean lo suficientemente amplias para que permitan la sutura de los cabos, ya que, en ocasiones, el alargamiento conseguido supera los 10 cm, y si no hemos tenido esta precaución no se puede realizar la sutura tras flexionar la cadera (fig. 111).
En otras ocasiones hemos planteado la realización de una plastia en V por considerar que la zona retraída se encuentra muy localizada; sin embargo, nos hemos visto obligados en muchos casos, a la vista del pobre resultado que daba, a transformarla en una plastia en Z o en Y. No obstante, se obtiene una mejoría funcional aceptable si se realiza en la vecindad de la inserción distal del músculo glúteo mayor, siguiendo una de las incisiones, la zona de transición fasciomuscular y la orientación de las fibras inferiores de dicho músculo, seccionando con ello las zonas de mayor riqueza fibrosa y, circunstancialmente, la parte del tendón correspondiente a las fibras longitudinales anteriores del mismo.
En la actualidad, de entrada, practicamos una plastia en S cuya rama longitudinal central coincide con la zona de mayor depresión de la banda que aparece al flexionar la cadera, desde unos 5 cm por encima del trocánter mayor hasta 1-2 cm del tendón distal del músculo glúteo mayor, siguiendo el borde posterior del fémur. Seguidamente, realizamos sendas incisiones longitudinales paralelas a ésta -a unos 3 cm de la misma y de longitud similar (fig. 112)- que se unen a la central mediante una incisión transversal proximal (la anterior) y la distal (la posterior); al realizar esta última hemos de tener cuidado en no lesionar la primera arteria perforante, rama de la arteria femoral profunda, que discurre entre las fibras tendinosas del músculo glúteo mayor.
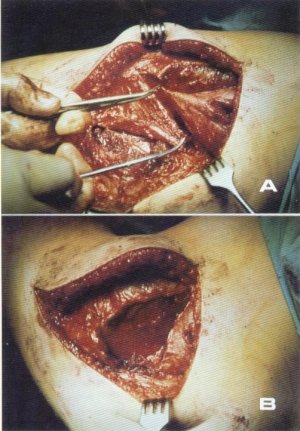
Fig. 111. A) Plastia miotendinosa en Z. B) Tras flexionar la cadera no es posible suturar los extremos de la misma.
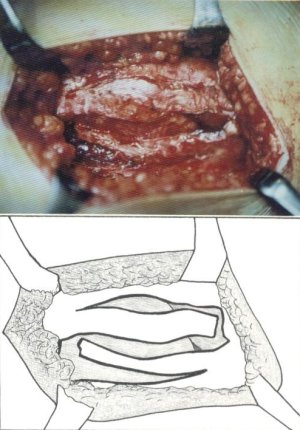
Fig. 112. Plastia miotendinosa en S empleada en la actualidad por nosotros.
Tras despegar todas las inserciones musculares de los colgajos formados y desbridar las adherencias existentes, se comprueba el grado de flexión coxofemoral y si persiste algún freno tenomuscular o resorte extraarticular. Esto lo realizamos -tal vez de una forma poco ortodoxa pero eficaz- situando un dedo en la cara lateral del trocánter mayor y flexionando a continuación la cadera, lo que nos permite constatar qué conjunto fibrilar frena aún este movimiento. Es frecuente que las fibras carnosas del músculo continúen chocando con el trocánter mayor, en cuyo caso seccionamos parcialmente el tendón distal, o practicamos una fasciotomía de trazado perpendicular al trocánter mayor, seccionando aquellos tabiques intramusculares que se encuentran fibrosados, así como la fascia de la cara profunda del músculo; esto suele ser suficiente para contrarrestar la limitación articular debida a la afección del músculo glúteo mayor.
Las intervenciones hasta ahora mencionadas se complementan con actuaciones en otras estructuras según el grado de extensión de la lesión. Al poder alcanzar ésta cotas insospechadas, la intervención puede tornarse muy cruenta (fig. 113); de este modo, hemos tenido que tratar la afectación de otros músculos como el glúteo mediano y menor, los rotadores externos cortos [16, 17], el tensor de la fascia lata [88], el vasto externo o el tabique muscular externo -tenotomía de Young [68]-, e incluso Masse [88] llega a escindir la cápsula articular, aunque ello conlleva el riesgo de generar una necrosis cefálica femoral superior, como señalan Esteban [21] y Fenollosa [47].
También hemos de tener en cuenta, en contra de un gesto demasiado intervencionista, que tanto el resto de los músculos de esta zona como la cápsula articular pueden impedir el recorrido normal de la articulación no por estar fibrosados, sino por estar retraídos secundariamente y de forma funcional a la fibrosis muscular del músculo glúteo mayor, que es lo más frecuente. Ello justifica la mejora dinámica que se consigue meses más tarde de la intervención en pacientes jóvenes, en tanto que en adultos esta mejoría es mínima.
Al realizar la liberación muscular no es necesario poner en evidencia el nervio ciático mayor en todos los casos, tal y como realizan Shen [19], Duran [75] y González Peña [78], aunque es conveniente al poderse encontrar dicho nervio englobado en la masa fibrosa; nosotros hemos podido constatar un compromiso del mismo en tan sólo un caso en que se deslizaba por debajo de una arcada fibrosa existente en la cara profunda del músculo glúteo mayor, en la vecindad de la escotadura ciática mayor.
Para evitar la lesión de dicha estructura nerviosa, Shen [19] introduce un elevador del periostio entre la aponeurosis y el gran trocánter mayor hasta apoyar en la tuberosidad isquiática, protección que también realiza Fernández [16]. Sin embargo, esto no es preciso si la incisión longitudinal de la fasciotomía se realiza en la zona de transición fasciomuscular del músculo glúteo mayor, sobre el borde posterior del fémur. Cuando se realiza una sección del tendón distal de dicho músculo basta con la introducción de un disector por debajo del mismo para proteger al nervio ciático de una posible lesión.
Antes de proceder a la sutura nos cercioraremos de haber roto todas las adherencias y bridas existentes tanto a planos profundos como a piel, tal y como realizan Houmai [17] y González Peña [78], pues estas últimas, además de ser la causa de las retracciones cutáneas, actúan como factores limitantes de la motilidad coxofemoral. Después procederemos a la sutura de los extremos de la plastia musculotendinosa, colocando la cadera en una flexión neutra en más de 90 grados. Hemos de pensar que una vez recuperado el tono muscular al término de la anestesia se pierde parte de la amplitud articular ganada.
Beguiristain [73] y Fraga [20] optan por suturar exclusivamente el plano cutáneo, lo cual también hemos realizado en numerosas ocasiones; sin embargo, pensamos que no basta con ello o con unir terminoterminalmente los cabos tendinomusculares, sino que es preciso reconstruir en la medida de lo posible el plano muscular superficial de la nalga (fig. 114), con lo que se reduce el riesgo de aparición de una hernia muscular y de pérdida de potencia. Queremos hacer especial hincapié en la necesidad de suturar el extremo correspondiente a las fibras posteroinferiores del músculo glúteo mayor al labio anterior de la fasciotomía longitudinal (fig. 115), tensando de esta forma dichas fibras, lo que redundará en la recuperación del pliegue glúteo inferior y en la evitación de los antedichos trastornos estéticos (fig. 109).
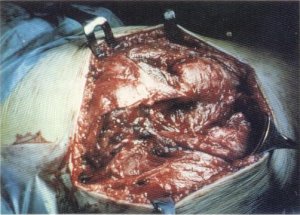
FlG. 113. Caso de afectación múltiple de fibrosis muscular en el que hubo que tratar la retracción de la fascia lata y de los músculos vasto externo (VE), glúteo mediano (Gmed) y glúteo mayor (GM) para obtener una aceptable ganancia funcional.
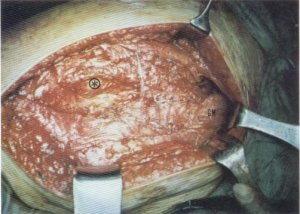
Fig. 114. Aspecto del plano músculo aponeurótico tras suturar los extremos de la plastia e intentar el sistema de drenaje.
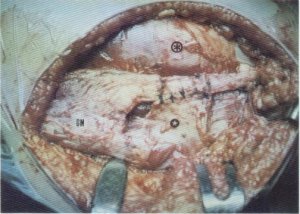
Fig. 115. Es importante reinsertar, más cranealmente, en la fascia lata las fibras inferiores del músculo glúteo mayor.
Tras dejar un sistema de drenaje por aspiración se procede a la sutura por planos.
Dadas las características de este tipo de lesión, pensamos que los resultados obtenidos dependerán en gran manera de los:
Éstos se inician en el mismo quirófano, al finalizar la intervención, con la aplicación de un cicatrizante que nos garantice en la medida de lo posible una cicatrización normal. Se ha de dejar la menor cantidad de sangre en el interior de la herida; de ahí la coagulación esmerada que hay que tener y el drenaje que hay que dejar.
La movilización del miembro se iniciará precozmente, lo cual evitará la aparición de nuevas adherencias y facilitará el buen funcionamiento del drenaje. De ahí que no seamos partidarios de la utilización de enyesados posquirúrgicos como realizan Houmai [17], Esteban [21, 240], Hang [65], Howard [72], Palanca [76], Mirallas [82] y Julia [84], entre otros.
Dicha inmovilización es mantenida entre 2 o 3 días [82] y tres semanas [21, 72], colocando los miembros inferiores en flexión de la cadera de 90 grados y rotación interna [65, 76, 84] ante el supuesto de que la posición en extensión y rotación externa produciría una contractura antiálgica que dificultaría notablemente el tratamiento rehabilitador.
Houmai [17] y Hang [65] no utilizan vendajes enyesados en los casos intervenidos más recientemente, en tanto que Mirallas [82] sólo los usa en los niños de menos de seis años.
La pauta de cinesiterapia ha de hacerse precozmente y teniendo en cuenta la actitud personal del paciente y de la familia respecto a la enfermedad.
Nosotros no somos partidarios de realizar cinesiterapia pasiva, tal y como practican Fraga [20] y Mirallas [82], sino que comenzamos con ejercicios asistidos al día siguiente, permitiendo o no en ese mismo día la carga y la deambulación, según las circunstancias. Algunos autores retrasan la marcha hasta los 7 o 15 días [20, 71].
A las 48 horas se indica la pauta de fisioterapia activa a seguir por el paciente de forma progresiva, que no conlleva la necesidad de recurrir al gimnasio de rehabilitación (fig. 116), pauta que resumimos en el concepto tal vez simplista de hacer lo que no podía hacer; es decir, que se sienten en las sillas con las rodillas juntas o cruzando las piernas, se agachen con las rodillas juntas, traten de llegar con las rodillas al tórax, etc.; sin embargo, Peiró [71] perfiere no instaurar los ejercicios de flexión coxofemoral hasta haber finalizado el proceso de cicatrización.
A las 72 horas retiramos el drenaje. A partir de este momento se puede dar el alta hospitalaria si las condiciones del enfermo lo permiten, alta que ha sido confirmada entre el tercer y el décimo día tras la intervención.
Los puntos de sutura son retirados entre el décimo y duodécimo día, lo cual practicamos, al igual que Fraga [20], como prevención de una mala cicatrización
Fig. 116. Los ejercicios de recuperación funcional se inician precozmente.
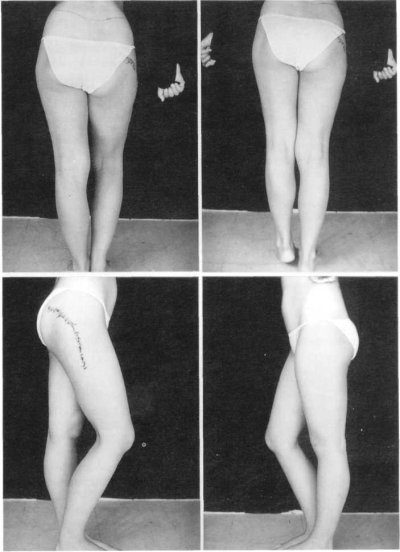
Fig. 117. En los casos bilaterales aparece una aparente anisomielia tras la primera intervención.
En muy pocos casos nos hemos visto obligados a remitir a los pacientes operados al Servicio de Rehabilitación. Esta medida terapéutica la hemos realizado tan sólo en seis pacientes en los que la falta de colaboración obligó a ello.
Los casos bilaterales pueden operarse simultáneamente en una misma sesión, tal y como realizan Fernández Valderrama [16] y Portigliatti [81], pero no es lo habitual. El intervalo que normalmente se deja entre intervención e intervención va desde la semana que nosotros mantenemos, por regla general, a los dos meses que deja transcurrir Julia [84]. Nosotros no somos partidarios de realizar sendas operaciones en un mismo tiempo quirúrgico en prevención de una posible anemia y/o infección, dada la larga duración de la sesión; pero tampoco dilatamos excesivamente la segunda intervención porque, entre tanto, el paciente está sufriendo una disarmonía dinámica tal vez mayor que la inicial (fig. 117), ya que al desaparecer unilateralmente la tracción que ejercía la retracción glútea sobre la pelvis se produce una báscula de ésta no sólo en el plano frontal sino también en el sagital, simulando una mayor longitud del miembro intervenido.
TRATAMIENTO DE LA FIBROSIS GLÚTEA CON CADERA EN RESORTE
En los casos que presentaban un resorte extraarticular procedimos, en primer lugar, a identificar la naturaleza del mismo. Una vez comprobado que se trataba de un resorte de la fascia lata sobre el trocánter mayor pudimos constatar que la «banda» móvil tiene su origen en un espesamiento de tejido fibroso situado en la porción anterior del músculo glúteo mayor o en el tracto iliotibial, pero siempre proximalmente al trocánter mayor. También se observa esta fibrosis -la única descrita en las publicaciones consultadas- en el área que choca con dicho relieve óseo. Por ello pensamos que la cadera en resorte no debe ser considerada como una entidad clínica propia, sino como un signo clínico existente en diferentes patologías, en este caso determinado por la fibrosis glútea.
Una vez considerados estos hechos, nos decidimos a tratar a estos pacientes como si fueran enfermos de fibrosis glútea, motivo principal de no haber empleado las técnicas de Lange (pexia de la fascia lata al trocánter mayor), de Payr (sección del tracto iliotibial), de Faldini (fasciotomía longitudinal con reinserción en la bolsa pretrocantérea, de Asai, de Sarkis, etc. [16, 52, 54, 237-239], todas ellas preconizadas para el tratamiento de la cadera en resorte (fig. 110).
Mención aparte merece esta manifestación clínica (fig. 67). En las formas graves con afectación bilateral del músculo glúteo mediano, ligadas al síndrome del niño moldeado y a distintas alteraciones neurológicas connatales, se debe realizar un tratamiento quirúrgico precoz [88] consistente en el deslizamiento de los músculos abductores tras desinserción proximal. A este tiempo quirúrgico puede que haya que asociar una sección de la fascia lata, una desinserción de los músculos pelvitrocantéreos e incluso una apertura capsular más una acetabuloplastia.
En las formas benignas unilaterales de fibrosis del músculo glúteo mediano de difícil diagnóstico y ligadas a una escoliosis por báscula pélvica, el tratamiento quirúrgico no está indicado [176, 178, 179], o queda relegado a casos de larga evolución en los que el tratamiento ortopédico ha sido ineficaz o inexistente. No obstante, ha de instaurarse una terapia precoz para evitar, en la medida de lo posible, la aparición del defecto vertebral y la persistencia de la displasia acetabular contralateral concurrente. La pauta de tratamiento sugerida puede concretarse en los siguientes pasos:
Tras una posible tracción continua [176, 178, 179] se realizan, por parte de los padres, ejercicios de estiramiento pasivos de los músculos contracturados en abducción. Para ello se sitúa al paciente en decúbito prono: una mano del familiar fija la pelvis y la otra sujeta la rodilla del lado afecto flexionada 90 grados, imprimiendo sucesivos movimientos de abducción, extensión y aproximación de la cadera [175]. En cambio, Tachdjian [178] preconiza que, partiendo de la misma posición, se realice primero una elevación de la rodilla y posteriormente una aproximación y un giro de la misma determinando una extensión, una aducción y una rotación interna de la cadera. Al margen de estos ejercicios, hemos recomendado a nuestros pacientes el uso de la maniobra de Ober para la exploración del movimiento de aducción coxofemoral (fig. 49) como tratamiento fisioterapéutico.
Si se ha instaurado una contractura en aducción en la cadera contralateral, se han de realizar, en un segundo tiempo, ejercicios de elongación de la musculatura aproximadora [178, 179]. Sin embargo, Lloyd-Roberts [180] sugiere la actuación inicial sobre la cadera fija en aducción «para evitar el riesgo de subluxación».
Pensamos que a una actitud típica de oblicuidad pélvica congénita se puede llegar por una retracción primaria de los músculos aductores, como defienden Lloyd-Roberts [180] y Catterall [241], o de los separadores, como propugnan Weissman [32], García-Trevijano [33] y Valls [176]. Sea cual sea la causa, creemos que en primer lugar debería tratarse la cadera en que asienta la lesión muscular primaria, y en segundo término la contralateral, pero de forma casi simultánea, ya que una vez desarrollada la contractura en aproximación, ésta puede evolucionar independientemente de la contractura en abducción, y viceversa, no interviniendo necesariamente en su desarrollo y en el de las lesiones que determina la primitiva contractura.
En los casos en que no se logra una mejoría con cinesiterapia se ha propuesto asociarle un tratamiento postural con yeso o con férulas en abducción tipo Pavlik, Dennis Browne, etc., con o sin tenotomía de aductores previa [180]. Este tratamiento ha de ser muy cuidadoso, debiéndose evitar las posiciones forzadas, dado el riesgo que conllevan de una necrosis epifisaria femoral proximal.
Por este motivo, cuando el niño deambula asociamos a los ejercicios de estiramiento un alza en el calzado del lado afecto para relajar la musculatura abductora; con ello logramos que la pelvis se reequilibre y de este modo el acetábulo contralateral logre albergar la cabeza femoral disminuyendo el riesgo de displasia acetabular. Pero con esta medida, más que tratar la retracción glútea, lo que en realidad estamos haciendo es consentir dicha afección. Por ello pensamos que una vez subsanado el riesgo de luxación coxofemoral es conveniente realizar una fasciotomía glútea para liberar los fascículos musculares comprometidos y, de este modo, aprovechar al máximo la capacidad de elongación de los mismos.
Si el niño llega con una escoliosis lumbar estructurada, pensamos que es esencial el tratamiento de la misma, pues, como advierte Lloyd-Roberts [180], a medida que la escoliosis se resuelve, también lo hace la oblicuidad pélvica.
Los resultados de este tratamiento suelen considerarse como buenos. La valoración de los mismos se basa casi exclusivamente en la existencia de una actividad normal y en la normalización del índice acetabular contralateral y del diámetro de la cabeza femoral o de su núcleo, logros, que se suelen conseguir a pesar de persistir distintas secuelas como anisomielia, subluxación coxofemoral o necrosis cefálica femoral.
A pesar de todo, no es raro encontrar niños mayores y adolescentes que presentan una retracción primaria o secundaria de los músculos abductores, con el consiguiente desequilibrio articular que ello comporta. En estos casos somos partidarios de tratar quirúrgicamente dicha lesión, para favorecer la restauración funcional de la cadena cinética raquis-pelvis-caderas en los años que les restan de crecimiento.
De los pacientes así tratados quisiéramos mostrar, por lo insólito del caso, el de una niña diagnosticada de acortamiento del músculo glúteo mediano y que presentaba, en realidad, una inserción anómala del músculo glúteo mayor (fig. 118). Las fibras más superficiales de éste se fijaban en la cara externa y vértice del trocánter mayor, lo cual determinaba que al contraerse se producía un movimiento de separación del muslo en lugar de una extensión y rotación externa coxofemoral, como debería ser.
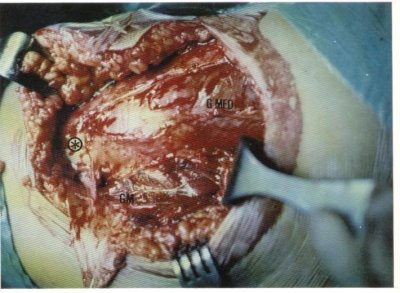
Fig. 118. Malformación congénita que simulaba clínicamente la oblicuidad pélvica congénita. Ésta consistía en la inserción anómala del músculo glúteo mayor (GM) en el macizo trocanteriano ((*)) y no en la línea áspera, lo que hacía que dicho músculo se comportara funcionalmente igual que las fibras posteriores del músculo glúteo mediano (Gmed).
Los resultados obtenidos con esta pauta de tratamiento van a depender de la extensión de la lesión, del acierto en la elección de la técnica y del postoperatorio seguido.
Si bien se han descrito casos en los que, por una falta de receptividad y colaboración por parte del paciente, no se consiguió una mejora clínica sustancial [18, 82] -lo que nos ha sucedido en dos pacientes-, se estima por regla general que los resultados son buenos o, al menos, satisfactorios, aunque no siempre se llega a conseguir una recuperación funcional completa. El hecho de que esta valoración sea tan bondadosa radica no sólo en la gran mejoría funcional lograda, sino en que para merecer tal consideración basta que el paciente pueda realizar su actividad cotidiana con normalidad; es decir, se pueda sentar correctamente en las sillas y en el suelo, ponerse en cuclillas o llegar con las manos al suelo y, en un segundo plano, el que pueda cruzarse las piernas o corregir distintos defectos posturales; todo ello sin dolor.
El movimiento que recupera un mayor arco dinámico es sin duda el de flexión (fig. 119); y en menor grado los de aducción [71] y rotación interna, respectivamente. Sin embargo, en ocasiones se da la circunstancia de que, dada la concurrencia habitual de un síndrome de isquiotibiales cortos y glúteos cortos y de la fibrosis muscular paravertebral, se logra una flexión coxofemoral total con las rodillas flexionadas, pero no así cuando se extienden éstas (figs. 20 B y C).

Fig. 119. Estado de la flexión coxofemoral, con las rodillas flexionadas, en una paciente afecta de fibrosis glútea: A) Antes de ser intervenida. B) Tras el tratamiento quirúrgico.
Tras el acto quirúrgico se aprecia una mejora funcional progresiva hasta pasado un período de tiempo no inferior al año, momento en que la amplitud de movimientos existente puede considerarse como la máxima. En algunos casos hemos detectado una evolución cíclica, alternándose las fases de mejorías y empeoramientos, coincidentes estas últimas con la existencia de un déficit enzimático de colinesterasa o con un exceso de actividad física.
En los casos en que se sentó la indicación quirúrgica en función de la presencia de dolor, éste desapareció más o menos rápidamente según el tipo de dolor. Cuando era debido a una tracción musculotendinosa, éste mejoró rápidamente, si bien en los casos en que ya existía una alteración del sustrato óseo perduró algo más. Por otro lado, cuando el cuadro doloroso se debía a una disarmonía cinética articular, éste iba disminuyendo hasta que desaparecía cuando se alcanzaba el reequilibrio mecánico. Esta mejora clínica se traduce en una disminución de los signos de degeneración articular existentes radiográficamente en la articulación afecta (fig. 120).
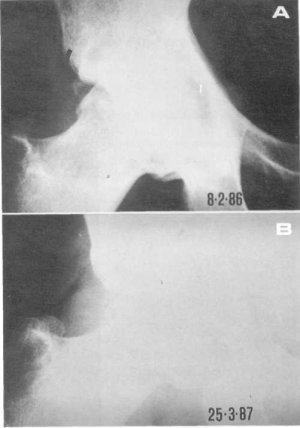
Fig. 120. La calcificación existente en el borde cotiloideo de este paciente (A) y figura 56, había desaparecido un año después de ser intervenido (B).
A pesar de resultados tan alentadores, hay que contar con el riesgo de aparición de complicaciones de diferente índole. El hecho no deseado que más se repite en la bibliografía consultada [16, 17, 19, 75, 76, 78, 82, 85] y que en nuestra serie llega a afectar al 98 % de los pacientes intervenidos, ha sido la formación de cicatrices hipertróficas o queloideas (fig. 121), sea cual sea el abordaje practicado, con todo el cortejo sintomático que conllevan, lo que determina que se realice un seguimiento de este proceso durante un término medio de dos años. Pensamos que este control tan largo es necesario, pues los queloides, en esta patología en particular, representan una relevante fuente de información tanto etiopatogénica como del estadio evolutivo del proceso cicatricial, no sólo del cutáneo sino del que tiene lugar en el músculo alargado.
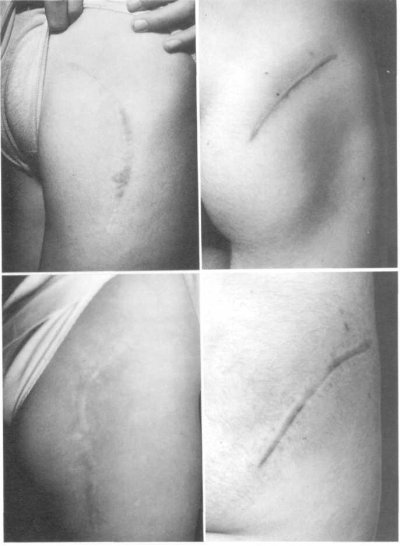
Fig. 121. Cicatrices hipertróficas y queloideas, complicación habitual en el tratamiento de estos pacientes.
Al margen de esta complicación nos podemos encontrar, aunque raramente, con casos de dehiscencia [16, 75] y de infección superficial de la herida. La formación de seromas y hematomas posquirúrgicos [16] la hemos observado en el 5 % de nuestros pacientes (fig. 122), siendo justificada la misma por la falta de un adecuado drenaje y por los grandes despegamientos que se realizan. Dichos despegamientos pueden provocar también una isquemia profunda de la piel, lo que aboca en una necrosis cutánea [16, 65], a la que se llega igualmente por una falta de cuidado al realizar la termocoagulación.
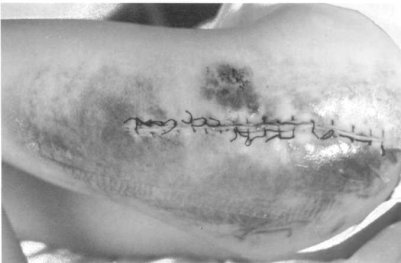
Fig. 122. Hematoma posquirúrgico.
En otras ocasiones, tras la intervención puede quedar un resorte fascial [16] como consecuencia de una liberación insuficiente o porque al suturar los distintos extremos de la miofasciotomía no se tiene en cuenta la posterior recuperación del tono muscular, lo que obliga a realizar dicha unión de tal forma que las estructuras a unir queden ligeramente laxas con la cadera flexionada 90 grados.
Viladot [15] y Pipino [77] refieren la aparición de una hiperestesia en la zona vecina de la cicatriz, ello posiblemente sea debido al carácter queloideo de la misma.
A estos contratiempos hemos de sumar la aparición de dolor en la región trocantérea, inguinal y lumbar.
El dolor trocantéreo tiene una relación directa con la actividad física y con las alteraciones cicatriciales antes referidas; si bien hemos constatado mediante electromiografía que no existe lesión del nervio ciático en estos casos, pensamos que éste queda parcialmente desprotegido dada la atrofia muscular existente y coincidir la apertura fascial con su recorrido, lo que justifica las parestesias del miembro que estos pacientes presentan al sentarse. Por otra parte, en los casos en que existía una gran restricción funcional y se obtuvo una gran mejora clínica, dicha estructura nerviosa puede verse contundida repetidamente por el isquion -a pesar del almohadillado que le ofrece el músculo cuadrado crural- al flexionar la cadera. Por último, puede ser fruto de una bursitis trocantérea cuando persiste una gran tensión de la fascia lata y el borde posterior de la misma se encuentra en la vecindad de la arista anterolateral del trocánter mayor.
Sin embargo, el dolor inguinal se localiza en la espina ilíaca anteroinferior y en el trocánter menor; es decir, en los puntos de anclaje de los dos principales antagonistas del músculo glúteo mayor: los músculos recto anterior y psoas ilíaco, respectivamente. Este dolor ofrece las características propias de las entesopatías.
Los cuadros de lumbalgia son propios de la modificación cinética que entraña el alargamiento de los músculos tratados.
Aunque son tipos diferentes de dolor, tienen un denominador común: que tras un período de tiempo más o menos dilatado terminan por desaparecer, al conseguirse el reequilibrio muscular y articular buscado.